Premesse
1) Studio svolto nel 2012 in 9 T.I. italiane, pubblicato su Intensive Care Med. 2017 Jan;43(1):69-79. (IF=12.015)
2) È bene coniugare gli sforzi di divulgazione del materiale di questo progetto (a scopo clinico e “culturale”) con l’intento di descrizione dei suoi effetti (a scopo scientifico, per descrivere l’efficacia di questi strumenti) educational research.
3) Nel 2013: endorsement SIAARTI; nel 2014: ANIARTI; nel 2015: AAROI-EMAC e SIARED.
4) Dal 2015 il sito www.intensiva.it è passato sul server di SIAARTI, che ne garantisce la continuità (≈250€/anno).
5) Nel 2016 ANIARTI ha stanziato 1000€ per reimpaginazione manifesti
e locandine + costruzione website x raccolta dati.
6) Nel 2017 AAROI-EMAC e SIARED hanno stanziato 2800€ x ristampa 300 set di manifesti e locandine.
7) Nel 2017 SIAARTI ha stanziato 3800€ x impaginazione e ristampa di 24.000 brochures
Piano operativo del progetto di ricerca da lanciare nel 2017
(inizio raccolta dati: gennaio 2018)
- a. Realizzazione dei nuovi manifesti/locandine e stampa di 300 copie di tutta la serie.
- b. Rinnovamento del sito internet, soprattutto per quanto riguarda la sezione “chi siamo” e le pagine dei centri;
- c. Presentazione del progetto intensiva 2.0 ai congressi 2017: SMART, Neuromeeting, SIARED, SIAARTI, ANIARTI, in modo che tutti gli interessati possano avere un momento specifico di formazione, sia culturale che operativa;
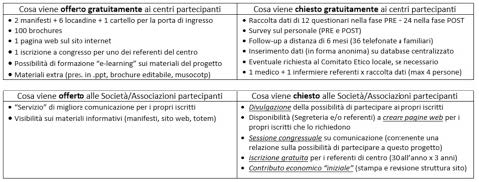
- d. PROPOSTA a tutte le T.I. italiane di partecipare allo studio, facendo AUTONOMAMENTE una raccolta dati, sia nella fase PRE (12 questionari) che nella fase POST (24 questionari). È previsto anche un follow-up a distanza di 6 mesi (per la valutazione del PTSD), in modo di incentivare anche il “contatto” con i familiari a distanza e sapere così come va a finire ogni storia clinica (“educational research” sull’ambulatorio post-T.I.). e. Viene offerto gratuitamente: 2 manifesti + 6 locandine, 1 cartello per in gresso, 1 pagina internet, 100 brochures; viene richiesto gratuitamente: raccolta dati (questionari cartacei) e inserimento dei dati nel sistema informatico predisposto.
- f. I referenti di ogni centro riceveranno a partire da novembre 2017 le credenziali (user name UN e password PW) per accedere al database informatico creato dal nostro webmaster Andrea Mezzetti: http://dati.intensiva.it
- g. L’inserimento delle pagine dei singoli centri potrà essere gestito e materialmente realizzato dai centri coordinatori (San Paolo, Milano; Gemelli, Roma), dalle segreterie del le società partecipanti (SIAARTI, ANIARTI), o dai membri designati del “Tavolo di Lavoro InterSocietario” (TLIS), e cioè i referenti di area secondo criteri concordati a priori (coerenza con lo stile del sito, quindi: poco testo, molte immagini, utilizzo di linguaggio estremamente semplice). La responsabilità finale dei contenuti del sito Gruppo di Studio per la Bioetica (referente del Progetto Intensiva 2.0: Giovanni Mistraletti). Siccome molti centri chiedono di usare la PROPRIA brochure, saranno accettate le iniziative “locali”, a patto che seguano lo stile del progetto per migliorare la comunicazione: usare parole semplici e facilmente comprensibili, testi brevi e corredati da immagini, inserire nella brochure il logo del progetto ed il rimando al sito internet www.intensiva.it
- i. Il numero dei centri da coinvolgere è altamente imprevedibile. Per ottenere un risultato scientifico solido, ne occorrono almeno 100. Essendo una “educational research”, in cui si cerca di divulgare il più capillarmente possibile la cultura della “buona comunicazione”, e ipotizzando che 2 rianimazioni su 3 – fra quelle che si dichiarano interessate – non riescano poi a completare la raccolta dati, si pone l’obiettivo di coinvolgere 300 reparti di T.I. in 3 anni.
Per partecipare è sufficiente compilare la Scheda centro di INIZIO STUDIO
e inviarla all’indirizzo email:
[email protected]
oppure
fax 02.50323137
Per ulteriori chiarimenti o domande,
contattare Giovanni Mistraletti: 339.8245014
[email protected]
Progetto Intensiva 2.0 (Educational Research)
Titolo
Studio randomizzato e controllato, multicentrico, per la valutazione dell’efficacia di un intervento multifattoriale per migliorare la comunicazione verso i familiari di pazienti ricoverati in Terapia Intensiva.
Principali aree tematiche
Comunicazione tra operatori sanitari e familiari in Terapia Intensiva. Benessere psicologico dei familiari dei pazienti critici.
Data di inizio raccolta dati e durata del progetto
01/01/2018, durata triennale.
Luogo di svolgimento
Multicentrico che coinvolge centri in tutta Italia. Centro promotore: ASST Santi Paolo e Carlo, Ospedale San Paolo, Milano. Centro coordinatore della randomizzazione: Fondazione Policlinico Universitario A. Gemelli, Roma.
Sintesi e struttura del progetto
Finalità e obiettivi
1) Miglioramento della correttezza nella comprensione, da parte dei familiari, delle informazioni relative alle cure intensive fornite al paziente.
2) Contenimento delle reazioni ansioso-depressive, dell’impatto traumatico del ricovero del proprio familiare in T.I. e della sindrome da stress post traumatico (PTSD) a questo connessa.
3) Valutazione del coinvolgimento degli operatori sanitari durante il “tempo” dedicato alla comunicazione con i familiari. Misurazione dell’impatto che il coinvolgimento può avere sugli operatori, in termini di empatia, di predisposizione al burnout e di soddisfazione lavorativa.
Materiali e metodi che si intendono adottare per la realizzazione
Studio randomizzato e controllato, multicentrico, prospettico, con analisi supplementare intra-centro, prima e dopo l’introduzione in ogni T.I. di:
- Sito internet con pagina web dedicata ad ogni T.I., da cui è possibile inviare una email ai familiari
- Brochure cartacea standard o “personalizzata”, comunque contenente il riferimento al progetto intensiva 2.0.
- 2 manifesti + 6 locandine appesi in sala d’attesa parenti
- 1 cartello sulla porta di ingresso della T.I. 300 T.I. coinvolte, per un totale di 720 (fase PRE) + 1440 (fase POST) questionari autosomministrati ai familiari.
Risultati attesi
End-point primario
Miglioramento in termini di quantità e qualità della comprensione da parte dei familiari delle informazioni cliniche ricevute dal personale sanitario (main outcome: prognosi) e trattamenti erogati per il supporto delle funzioni vitali (questionario comprehension assessment interview, CAI).
End-point secondari
Valutazione dell’ansia e della depressione (hospital anxiety and depression scale, HADS) nel familiare di riferimento. Valutazione dell’impatto traumatico sul familiare in seguito al ricovero in T.I. del proprio caro a breve termine (short screening scale for PTSD) e a 6 mesi dalla dimissione (PTSD check list for DSM V – civilian version, PCL-5). Valutazione del coinvolgimento del personale sanitario ( Jefferson Scale for Physician Empathy, JSPE) e delle ricadute sul burnout e sulla soddisfazione rispetto al proprio lavoro (Maslach burnout inventory, MBI).
Conclusioni, eventuali applicazioni e ricadute attese
I risultati dello studio potranno essere utilizzati per la creazione di linee guida sulla comunicazione con i familiari dei pazienti critici, che vengano poi mantenute nel tempo anche dopo la fine di questa ricerca al fine di migliorare la correttezza della comprensione dei familiari e di prevenire eventuali prodromi/sintomi da riferire al PTSD, oppure reazioni ansioso-depressive. La partecipazione allo studio creerà uno scambio di idee a
livello nazionale per migliorare i materiali destinati ai familiari. La valutazione dell’efficacia di strumenti facili, generalizzabili e di “pronto utilizzo”, permetterà di individuarne il migliore utilizzo; questi materiali saranno sempre liberamente fruibili per tutti i reparti di T.I. italiani che parteciperanno allo studio.
Interazioni e collaborazioni con Istituzioni di ricerca
Elenco delle istituzioni coinvolte e descrizione del ruolo ricoperto nel contesto del progetto
1) Società Italiana di Anestesia, Analgesia, Rianimazione e Terapia Intensiva (SIAARTI), Gruppo di Studio per la Bioetica, all’interno del quale è presente il Gruppo di Lavoro sul Progetto Intensiva 2.0. Giovanni Mistraletti, Alberto Giannini, Luigi Riccioni, Massimo Girardis, Ennio Fuselli, Giuseppe Cornara, Enzo Primerano, Luca Schiaffino. Contatto con i centri partecipanti e impostazione della pagina specifica di ogni centro. Coordinamento raccolta dati e analisi statistica. Mantenimento e aggiornamento sito internet: www.intensiva.it, (responsabile: Presidente SIAARTI). Divulgazione della possibilità di collaborare fra gli iscritti alla Società. Realizzazione formazione FAD su comunicazione e offerta musicoterapia. Sottomissione del progetto al Comitato Etico (Centro promotore: San Paolo, MI), autorizzazione ottenuta il 30.10.2017.
2) Associazione Nazionale Infermieri di Area Critica (ANIARTI): Gian Domenico Giusti, Mario Madeo, Andrea Mezzetti. Contatto con i centri partecipanti e impostazione della pagina specifica di ogni centro. Predisposizione del sistema informatico per l’acquisizione dei dati raccolti da ogni singolo centro partecipante. Aggiornamento e stampa delle locandine e dei manifesti. Divulgazione della possibilità di collaborare fra gli iscritti alla Società.
3) Società Italiana di Anestesia, Rianimazione, Emergenza e Dolore (SIARED): Emanuele Iacobone. Contatto con i centri partecipanti e impostazione della pagina specifica di ogni centro. Collaborazione nell’aggiornamento del sito internet. Divulgazione della possibilità di collaborare fra gli iscritti alla Società.
4) Associazione Anestesisti Rianimatori Ospedalieri Italiani – Emergenza Area Critica (AAROI-EMAC): Franco Marinangeli. Divulgazione della possibilità di collaborare fra gli iscritti all’Associazione. 5) 300 reparti di T.I. italiani Raccolta dati tramite questionario cartaceo: almeno 12 “familiari principali” nella fase PRE + 24 nella fase POST, con telefonata sul PTSD a 6 mesi di distanza. Survey su personale. Inserimento dei dati nel sistema informatico predisposto.
Descrizione di eventuali sviluppi futuri di collaborazione / partnership fra le istituzioni coinvolte
Creazione di una rete italiana di T.I. per lo svolgimento in futuro di “educational researches”, specie nel campo delle “life priorities”, cioè di ricerche che non sono guidate principalmente da interessi commerciali, ma che hanno:
- un obiettivo scientifico di innovazione / sviluppo.
- un obiettivo educazionale in termini di diffusione di competenze per una buona pratica clinica.
- un’attenzione specifica all’umanizzazione delle cure intensive.
Promotori del PROGETTO INTENSIVA 2.0: nome, cognome, ente di appartenenza, ruolo nel progetto
Giovanni Mistraletti (MI), SIAARTI: principal investigator.
Maria Grazia Bocci (RM), Alessia Prestifilippo (RM),
Alessio Gili (PG): referenti accoppiamento centri e schede raccolta dati.
Emiliano Tizi (RM), Segreteria SIAARTI: gestione amministrativa sito internet www.intensiva.it
Andrea Mezzetti (FI), ANIARTI: Gestione tecnica sito www.intensiva.it, predisposizione sistema informatico x raccolta dati. Organizzazione database centri partecipanti.
Referente per raccolta e inserimento dati su http://dati.intensiva.it
Gian Domenico Giusti (PG), ANIARTI: revisione locandine e manifesti. Referente ANIARTI x inserimento dei nuovi centri.
Emanuele Iacobone (MC), SIARED: revisione sito internet, sez. Chi Siamo. Referente
SIARED x inserimento dei nuovi centri.
Enzo Primerano (MB), Ennio Fuselli (RM), Giorgio Fullin (VE), SIAARTI:
Referenti SIAARTI x inserimento dei nuovi centri.
Elisa Porcile (GE), Valeria Zompanti (MC), Elisabetta Marangoni (FE), Federico Fiocca (BS):
pagine web dei centri partecipanti.
Maria Grazia Bocci, Alessia Prestifilippo (RM):
traslation e back-translation del PTSD check list per DSM-5, civilian version.
Maria Grazia Bocci, Alessia Prestifilippo (RM): referente per survey su personale.
Alessandra Palo (PV):
referente sulle “sequele medico-legali”.
Maria Giovanna De Cristofaro (NA), Stefania Anania (MI):
rifacimento impaginazione brochure.
Giovan Luigi Elia (MI):
realizzazione del video-parenti e del materiale divulgativo per i centri partecipanti.
Federico Fiocca (BS): referente per acquisizione HONcode certification.
Alessandra Di Carlo (MI) e Elisa Andrighi (MI):
gestione email [email protected] e contatti raccolti fra il 2013 ed il 2016.
Francesco Bonistalli (FI) e Andrea Mezzetti (FI):
test del sistema inserimento dati, gestione email [email protected]
Maria Grazia Bocci (RM), Ennio Fuselli (RM), Luigi Iannuzzi (MB): realizzazione materiale
per FAD su comunicazione in TI.
Gian Domenico Giusti (PG), Alessandra Di Carlo (MI), Alessia Prestifilippo (RM), Luca
Schiaffino (SS), Giuseppe Cornara (CN):
raccolta dati per validazione scala PCL-5 in italiano.
Michele Umbrello (MI) e Giovanni Mistraletti (MI):
proposta della musicoterapia per pazienti e familiari.
Alessio Gili (PG):
revisore interno della pianificazione e della realizzazione delle analisi statistiche.
Altri componenti dello “Study Board”:
Massimo Girardis (MO), Alberto Giannini (MI), Luigi Riccioni (RM), Franco Marinangeli
(AQ), Elena Vegni (MI), Davide Chiumello (MI), Massimo Antonelli (RM).
Componenti del Data and Safety Monitoring Board (DSMB): Rinaldo Bellomo (Austin,
AU), Franco Carli (Montreal, CA), Maurizio Cecconi (London, UK), Lorenzo Berra (Boston,
USA), Cristina Ansaloni (Milano, ITA), Lucetta Fontanella (Torino, ITA), Roberto
Malacrida (Bellinzona, CH), Roberto Satolli (Milano, ITA).
Descrizione del progetto Intensiva 2.0
Analisi dello stato dell’arte o dati preliminari che motivano la realizzazione del progetto
Vari studi recenti hanno indagato la qualità dell’esperienza del ricovero in T.I. di un proprio familiare. Sebbene i tassi di soddisfazione rispetto ai colloqui e alle informazioni ricevute siano intorno al 90%, una scarsa comprensione è stata rilevata in percentuale variabile tra il 50 e il 70% dei congiunti, e il 70% ha manifestato sintomi di ansia o depressione. È stato dimostrato in varie occasioni che interventi mirati possono contribuire a migliorare, anche sensibilmente, la comprensione ed il vissuto emotivo dei familiari: quando ricevono informazioni chiare e rassicuranti possono affrontare meglio lo stress associato alla malattia del proprio caro ed alla necessità di prendere parte ai processi decisionali dei pazienti che non possono esprimersi in prima persona. La relazione con i familiari dei pazienti ricoverati in T.I. presenta le seguenti dimensioni problematiche: 1. difficoltà di comprensione degli aspetti essenziali del processo di cura (diagnosi, prognosi sulla gravità della malattia, interventi terapeutici in atto) 2. scarsa fiducia nello staff e gestione del proprio stato emotivo (diffidenza, incredulità, ansia, paura, depressione) 3. insorgenza di sintomi post-traumatici sviluppati in conseguenza al ricovero del proprio caro. Al fine di migliorare gli aspetti comunicativo-relazionali nel difficile contesto della T.I. e di rispondere alle problematiche sopra citate, è stato creato materiale informativo (sito internet, brochures, manifesti) volto a spiegare con termini semplici – ai familiari dei pazienti ricoverati – l’ambiente della TI e le procedure che vengono effettuate, in modo di aumentare la comprensione di quanto sta accadendo e, nel contempo, di farli sentire meno soli ed impotenti. Per valutare l’efficacia di tale materiale informativo, è stato effettuato nel 2012 uno studio pilota, prospettico, con disegno prepost, che ha coinvolto 9 T.I. del nord Italia: San Paolo (MI), Asti, Desio, Orbassano (TO), Policlinico di Milano, San Matteo di Pavia, San Giovanni Bosco di Torino, Modena, Legnano (MI). Sono stati a tal fine somministrati dei questionari volti ad indagare i seguenti aspetti: – la comprensione dei familiari; – l’impatto psicologico del ricovero sui familiari (ansia, depressione, stress post-traumatico); – l’opinione dei medici sulla facilitazione della loro comunicazione con i familiari. I risultati dello studio hanno mostrato un miglioramento della comprensione della prognosi e delle procedure erogate (non delle insufficienze d’organo), che ansia e depressione non si modificano in modo statisticamente significativo, che vengono ridotti i sintomi di stress post-traumatico, che i medici percepiscono un miglioramento della qualità nella comunicazione verso i familiari. Le principali criticità evidenziate sono state: – scarso accesso dei familiari al sito internet; – limitatezza dell’indagine a pochi centri; – mancanza della diagnosi completa di PTSD, che può essere fatta solo a 6 mesi di distanza dall’evento traumatico; – mancanza dei dati descrittivi delle caratteristiche del personale sanitario che ha p lato con i familiari. Descrizione dell’originalità e dell’innovatività della ricerca proposta La presente ricerca permette di valutare su più ampia scala l’efficacia di questi strumenti per facilitare la comunicazione fra operatori sanitari e familiari di pazienti critici. Alcune innovazioni saranno introdotte proprio in virtù dei risultati dello studio precedente e del feedback ricevuto dai circa 30 centri italiani che hanno collaborato a questo progetto fra il 2013 ed il 2017. Inoltre, per rendere tali materiali contemporaneamente generalizzabili e adatti alle diverse realtà locali, verrà fornita ad ogni centro partecipante la versione modificabile della brochure, in modo che ogni centro la possa eventualmente modificare ed adattare, potendo altresì scegliere di utilizzarla così come viene proposta. Una volta finita la fase PRE, sarà resa disponibile per tutti i centri una serie di “materiali utili”, come bibliografia specifica, corsi FAD su comunicazione, playlist per musicoterapia da poter utilizzare sia all’interno del reparto di T.I. sia nella sala d’attesa per i familiari. L’innovazione degli strumenti di comunicazione e la loro effettiva generalizzabilità permetteranno di poterli proporre su scala nazionale, essendo continuamente adattati alle sempre nuove esigenze di pazienti e familiari.
Descrizione dettagliata delle attività di ricerca suddivisa per fasi di realizzazione
Organizzazione complessiva di ogni centro
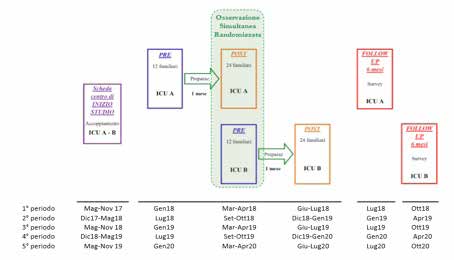
1) I 4 “enti” partecipanti (SIAARTI, ANIARTI, AAROI-EMAC, SIARED) collaboreranno nel coinvolgere le T.I. italiane, presentando lo studio, raccogliendo le adesioni ed inserendo nel sito internet le pagine specifiche di ogni centro. 2) Le caratteristiche delle T.I. che si dichiarano interessate a partecipare verranno analizzate dal centro di coordinamento della randomizzazione (Policlinico Gemelli, Roma). Le T.I. verranno “accoppiate” individuando quelle maggiormente somiglianti attraverso un processo di minimizzazione, in modo di poter poi randomizzarle in due gruppi simili (A e B). Le T.I. randomizzate nel gruppo A inizieranno immediatamente la raccolta dati della fase PRE. Una volta terminata la fase PRE (nella T.I. del gruppo A), si procederà a preparare la fase POST (vedi punti 5. 6. 7. di questo elenco) e contemporaneamente verrà allertata la T.I. accoppiata (del gruppo B) che entro un mese dovrà iniziare la fase PRE. La coppia di T.I. simili procederà quindi alla raccolta dati simultanea di fase POST (T.I.-A) e di fase PRE (T.I.-B). Utilizzando questa strategia, sarà possibile operare un confronto realmente randomizzato fra due gruppi di T.I., ed effettuare altresì uno studio pre-post all’interno di ogni T.I. partecipante.
3) Le T.I. che accetteranno di partecipare non dovranno richiedere l’autorizzazione al proprio Comitato Etico, a meno che non desiderino pubblicare separatamente i dati raccolti a livello locale, oppure che sia esplicitamente richiesto dal Comitato Etico locale per lo svolgimento di ricerche prospettiche multicentriche, non ritenendo sufficiente l’autorizzazione del centro promotore. Nella maggior parte dei casi, potrebbe essere sufficiente una comunicazione al proprio Comitato Etico oppure una richiesta alla Direzione Medica di Presidio per autorizzare la somministrazione di questionari ad utenti (i familiari) e lavoratori (i medici e gli infermieri) dell’ospedale, pur non modificando in nessun modo le cure erogate ai pazienti. In ogni caso, il sistema informatico appositamente predisposto sarà protetto da password, e tutti i dati sensibili inseriti saranno completamente anonimi. 4) Una volta ottenuta l’approvazione del Comitato Etico (se necessaria) e seguendo le indicazioni temporali del Centro di Coordinamento della Randomizzazione, ogni centro inizierà la raccolta dei dati che, nella fase PRE dello studio, prevede la somministrazione del questionario (scheda B) ai “familiari principali” di almeno 12 pazienti critici (al massimo: 48). 5) Al termine della fase PRE, verrà svolta un’indagine interna fra gli operatori (medici, infermieri, ausiliari, personale in formazione) sul grado di empatia verso i familiari e sulla predisposizione al burnout. Si richiede ai referenti locali dei centri partecipanti di preparare un ELENCO degli operatori, associando nome/cognome con Codice Operatore. È richiesto di ottenere la compilazione di almeno il 65% dei questionari distribuiti ai membri dello staff che accettano di partecipare alla survey (esclusi quindi i membri che non danno il consenso). Ogni operatore verrà invitato ad accedere ad una piattaforma pubblica di formazione online sulla comunicazione (http://dati.intensiva.it). 6) Verrà quindi creata sul sito www.intensiva.it una pagina internet dedicata alla T.I. partecipante. I contenuti della pagina dovranno ottenere l’approvazione da parte dei responsabili dell’Ospedale.
7) Ogni T.I. partecipante riceverà 6 locandine (50x70cm) + 2 manifesti (70x100cm) da appendere nella sala d’attesa per i familiari + 1 cartello 20x20cm da appendere sulla porta di ingresso + 100 brochures. Questi materiali rimarranno esposti almeno per tutta la durata della raccolta dati della fase POST (circa 4 mesi per raccogliere 24 questionari completi). 8) Nella fase POST (cioè quando i materiali sopracitati saranno a disposizione dei familiari), dovranno essere raccolti almeno 24 questionari (al massimo: 96), nei quali si andranno ad indagare, oltre al vissuto emotivo dei familiari e alla loro comprensione della situazione clinica del proprio caro ricoverato, anche altre due dimensioni: come i familiari valutano l’introduzione del materiale informativo (utile/inutile); quanto i medici e gli infermieri ritengano che il materiale informativo abbia facilitato la loro comunicazione con i familiari e quanto abbia influito sulla comprensione della situazione clinica da parte di questi ultimi. 9) Al termine del periodo POST, verrà ripetuta l’indagine sugli operatori usando le stesse associazioni fra nomi/cognomi e Codici Operatori (analisi per dati appaiati), per rivalutare empatia e burnout. Si richiede di ottenere la compilazione di almeno l’80% dei questionari da parte degli operatori che lo avevano compilato nella fase PRE. 10) Sia nella fase PRE che nella fase POST i referenti locali dello studio dovranno raccogliere una serie di dati rilevanti dal punto di vista del case-mix dei pazienti trattati (N° totale ricoveri e N° ricoveri con degenza > 2 giorni), della disponibilità ad accogliere la proposta di donazione di organi e tessuti, di eventuali problematiche medico/legali, di ringraziamenti ricevuti (scheda centro di fine studio).
Organizzazione della richiesta di partecipazione ai familiari
Tra il 3° e il 7° giorno di ricovero in T.I., durante il colloquio con uno dei medici o degli infermieri che si occuperanno di accogliere i familiari in reparto, verrà presentato brevemente lo studio; una volta raccolto il consenso informato, il “familiare principale” di ogni paziente verrà invitato a compilare il questionario; se fosse necessario, è possibile presentare lo studio in modo più dettagliato, a cura dei referenti locali del progetto.
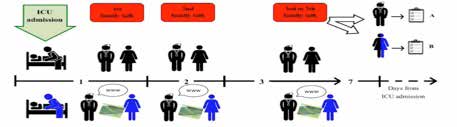
Nel periodo POST, durante il primo colloquio con i sanitari verrà consegnata ad ogni familiare una copia della brochure e verrà indicata l’esistenza del sito web. Sarà richiesto di fornire, insieme al recapito telefonico per le comunicazioni d’urgenza, anche un indirizzo email; appena possibile, l’operatore che ha svolto il colloquio dovrà inserire l’indirizzo email del familiare nel riquadro presente in fondo alla pagina web del proprio centro. In questo modo verrà inviato automaticamente via email un messaggio contenente il link alla pagina della rianimazione in cui il paziente è ricoverato. Alcune brochures saranno inoltre lasciate a disposizione dei parenti nella sala d’attesa, dove saranno affissi i 2 manifesti e le 6 locandine. Sulla porta di ingresso verrà affisso il cartello 20x20cm. Ogni centro verrà invitato a non cambiare le proprie abitudini nei riguardi dei familiari durante lo svolgimento di tutto lo studio, per poter attribuire le eventuali modifiche a sito web / brochures / manifesti / cartello, evitando il più possibile i fattori di confondimento.
Organizzazione dello studio
Criteri di inclusione: familiare di paziente con ventilazione meccanica prevista all’ingresso > 48 ore; età del familiare ≥ 18 anni. Criteri di esclusione: rifiuto alla partecipazione; incapacità di comprendere la lingua italiana; patologia psichiatrica scompensata precedentemente diagnosticata; assenza di visite di un familiare nei primi 4 giorni di ricovero in T.I. Questionario: il questionario sarà autosomministrato (Scheda B); la correttezza delle risposte relative alla comprensione delle condizioni cliniche dei pazienti da parte dei familiari verrà effettuata confrontando il questionario con la scheda A, compilata dal medico curante, che si occuperà personalmente di consegnare il questionario al familiare al termine del colloquio informativo sulle condizioni del paziente. I familiari disporranno di tutto il tempo desiderato per compilarlo ma non potranno portarlo a casa. All’inizio della fase PRE e al termine della fase POST, i referenti di ciascun centro partecipante dovranno compilare le “Schede centro”, volte a raccogliere informazioni generali sull’organizzazione della T.I. e sull’utilità degli strumenti introdotti. Numerosità campionaria: la numerosità delle osservazioni necessarie è calcolata sull’aspetto cognitivo, cioè sulla comprensione delle condizioni cliniche del proprio caro. Sulla base di dati precedentemente raccolti, il 40% dei familiari non riconsegna il questionario ricevuto e il 31% dei rispondenti non comprende adeguatamente le informazioni dei colloqui; ipotizzando che gli strumenti introdotti comportino un miglioramento della comprensione del 10% e che circa il 50% dei familiari nella fase POST prenda visione sia della brochure che del sito internet, con un tasso di errore di tipo I di 0.05 ed una potenza del 90%, si stima sarà necessario arruolare in totale 2100 familiari, 700 durante la fase PRE e 1400 durante la fase POST. Ipotizzando una completezza dei dati nel 20% dei familiari arruolati (considerando anche l’eventuale impossibilità di contattare i familiari a distanza di 6 mesi per la diagnosi di PTSD), ognuno dei 300 centri previsti dovrà contattare almeno 12 familiari nella fase “PRE” (T1) + 24 nella fase “POST” (T2). Criteri di accoppiamento per la randomizzazione dei centri partecipanti: la procedura di accoppiamento verrà svolta ogni 6 mesi, fra le T.I. che dichiarano la disponibilità ad iniziare lo studio in quel periodo. I criteri di accoppiamento saranno di 3 livelli di importanza: 1 – orario di apertura ai familiari e presenza di una brochure già in uso prima dell’inizio dello studio; 2 – tipo di T.I. e carico assistenziale (rapporto infermieri/pazienti); 3 – numero letti ospedale e presenza di continuità nella comunicazione. Piano dell’analisi statistica: L’analisi statistica verrà svolta sia in funzione dell’osservazione all’interno dei centri (PRE-POST), sia confrontando le osservazioni contemporanee raccolte in centri diversi (gruppi A e B), sempre utilizzando test a due code, e ponendo il livello di significatività a p<0.05. Per quanto riguarda le osservazioni PRE-POST, verranno utilizzati gli opportuni test per dati appaiati: Student’s t test per dati continui normalmente distribuiti, Test della somma dei ranghi di Wilcoxon per dati continui non normalmente distribuiti, Pearson 2 test o Fisher exact test per i dati categorici, in funzione della numerosità delle osservazioni. Per quanto riguarda le osservazioni riferite ai gruppi A e B, verranno utilizzati gli opportuni test per dati non appaiati. Il main outcome, e cioè la corretta comprensione della prognosi, verrà analizzato come dato indipendente, utilizzando analisi monovariate. Gli outcome secondari, che sono sostanzialmente descritti da test validati per disturbi psicologici (ansia, depressione, PTSD, empatia, burnout), verranno indagati tramite analisi multivariate, utilizzando – fra i dati raccolti – tutte le variabili verosimilmente coinvolte e contemporanee alla misurazione degli outcomes psicologici. Queste analisi verranno svolte utilizzando dei modelli di regressione multivariata di Poisson, indicando il valore del coefficiente e dell’intervallo di confidenza al 95% percentile. Inoltre, in considerazione della verosimile eterogeneità dei contesti di osservazione, sono pianificate a priori le seguenti sotto-analisi su tutti gli outcomes, suddividendo le osservazioni in base ai seguenti criteri: 1 – mediana dell’orario di apertura ai parenti; 2 – mediana del rapporto infermiere/paziente; 3 – mediana del punteggio di empatia riscontrato in ogni centro partecipante durante la fase PRE; 4 – informazioni date dallo stesso medico in modo continuativo; 5 – presenza o meno di servizi per i familiari (sala colloqui, sala d’attesa, brochure informativa, disponibilità di uno psicologo). Considerando l’alto numero di dati mancanti che ci si attende (fino all’80% delle schede non completamente compilate), si procederà ad un’analisi di sensibilità fra i casi che hanno dati incompleti e quelli che hanno i dati completi: saranno confrontate le caratteristiche epidemiologiche e i dati disponibili, pesando le eventuali differenze di stima e utilizzando gli adeguati strumenti statistici per controllare l’effetto di “selection bias”. Dopo un anno di raccolta dati (12+6mesi giugno 2019) è prevista una analisi ad interim che sarà presentata al “data and safety monitoring board” (DSMB), composto da esperti internazionali e da altri ruoli significativi per lo studio (ex-paziente, familiare, giornalista, bioeticista), per valutare efficacia e fattibilità dello studio.
Indicazioni pratiche:
La “Scheda A” viene compilata dal medico curante che si occupa anche di consegnare il questionario al “familiare principale”. Si raccomanda di stampare la “Scheda B” fronte/ retro, di consegnarla al “familiare principale” e di ritirarla senza che venga portata a casa. Un referente locale dello studio dovrà essere a disposizione, se richiesto, per assistere i familiari durante la compilazione del questionario, per evitare l’inattendibilità dei dati raccolti a causa di mancanza/incompletezza di comprensione. Si può raccogliere un solo questionario (Scheda B) per ogni paziente ricoverato. Se si proponessero due o più familiari, si consiglia di scegliere chi è maggiormente coinvolto dal punto di vista relazionale o chi dimora abitualmente insieme al paziente. Ogni centro partecipante predisporrà un raccoglitore per le schede cartacee compilate, che verranno conservate sotto chiave nel centro fino alla conclusione dello studio (i consensi vanno custoditi per 5 anni dalla conclusione dello studio). Una volta compilate, tutte le schede centro (PRE-POST), operatori (PRE-POST) e familiari (“Scheda A”, “Scheda B”, “Scheda Follow-up”), saranno inserite nel sito http://dati.intensiva.it , con accesso protetto da username (UN) e password (PW). Sintesi delle ipotesi previste di piani alternativi in caso di mancato raggiungimento di mete prefissate Nel caso non si raccolga un numero sufficiente di schede in uno specifico centro, sarà predisposto un elenco nazionale dei centri che potrebbero potenzialmente partecipare, in modo di poter contattare tempestivamente eventuali altri centri in numero sufficiente da garantire la quantità totale dei dati raccolti su base multicentrica. Descrizione degli approcci multidisciplinari e di come essi vengano integrati nel programma delle attività La collaborazione fra molti centri porterà molto probabilmente a far emergere idee innovative e collaborazioni multidisciplinari con professionisti di altri ambiti, come ad esempio: psicologi e psichiatri, professionisti della comunicazione, pedagogisti, professionisti del marketing, bioeticisti, linguisti. Tutte le eventuali innovazioni verranno vagliate all’interno del “Tavolo di lavoro inter-societario” (TLIS) e – una volta ritenute interessanti e percorribili – verranno implementate nel progetto. Descrizione dei risultati scientifici e conoscitivi previsti a conclusione del progetto Si ritiene che l’introduzione di strumenti (sito, brochures, poster, eventualmente anche musicoterapia) che spiegano come funziona una T.I. e cosa accade al proprio caro quando viene ricoverato in tale reparto, possa produrre un miglioramento della comprensione da parte dei familiari delle cure intensive erogate al proprio caro. Una maggior conoscenza di ciò che accade costituisce verosimilmente un fattore di protezione nei confronti delle reazioni ansioso-depressive e di sindromi da stress post traumatico, e può aiutare i familiari a sentirsi meno soli in questo tipo di esperienza ad alto impatto emotivo, permettendo di viverla in modo meno stressante. Inoltre, l’introduzione di materiale informativo può costituire un vantaggio anche per gli operatori, in quanto molte spiegazioni generalmente richieste possono essere indirizzate ai materiali sopracitati, permettendo di focalizzare l’attenzione durante il colloquio sulle condizioni specifiche di quel paziente, sulla cura della relazione coi i familiari e sul loro vissuto emotivo. Concretamente, i risultati scientifici e conoscitivi previsti a conclusione del progetto sono: 1) Valutazione su larga scala dell’efficacia degli strumenti di comunicazione nel: a. migliorare la comprensione delle cure; b. contenere le reazioni ansioso-depressive e le sindromi da stress post traumatico;c. agevolare il lavoro degli operatori nel “tempo della comunicazione”. 2) Creazione di una rete di T.I. per lo svolgimento di “educational research”, ovvero un tipo di ricerche che non sono guidate da interessi commerciali, ma che hanno: – un obiettivo scientifico di innovazione / sviluppo. – un obiettivo educazionale per diffondere competenze di buona pratica clinica, da mantenere anche dopo la fine della fase di raccolta dati. 3) Diffusione della possibilità di creare un contatto con i pazienti critici ed i loro familiari anche a distanza di tempo dalla dimissione dalla T.I. (ambulatorio post T.I.). 4) Creazione di conoscenze su cui basare la produzione di linee guida; possibilità di analisi del materiale raccolto con sistemi di elaborazione complessa tipo NViVO per comparare ed integrare tutti i dati qualitativi e quantitativi raccolti. Indicazione delle modalità previste per il monitoraggio delle attività in corso e degli strumenti di valutazione qualitativa e quantitativa dei risultati a conclusione del progetto Il progetto prevede un controllo semestrale del numero di centri coinvolti: almeno 2 v/ anno, si svolgerà – fisicamente o per via telematica – una riunione del TLIS in cui si espliciteranno i punti aperti, le criticità e la priorità nell’affrontare i problemi emersi. Ogni 12 mesi è previsto di inviare un rapporto sull’andamento dello studio ai Consigli Direttivi SIAARTI, ANIARTI, SIARED, AAROIEMAC ed ai referenti di ogni centro partecipante, insieme alle statistiche di visione del sito internet. Al termine del progetto si svolgerà una verifica basata su: – numero di centri coinvolti (valutazione quantitativa) – numero di questionari raccolti da ogni centro (valutazione quantitativa) – interventi di miglioramento emersi dalla collaborazione coi i centri (valutazione qualitativa) – pubblicazione dei risultati scientifici su rivista indicizzata (valutazione quantitativa)
Schema temporale di realizzazione del progetto
Novembre 2016: reimpaginazione dei manifesti/locandine. Gennaio-Maggio 2017: stampa dei manifesti/locandine, approvazione progetto da parte delle società scientifiche coinvolte. Luglio 2017: sottomissione progetto al Comitato Etico Interaziendale di Milano – Area A (referente x Ospedale San Paolo). Luglio-Novembre 2017: revisione sito internet e creazione sito internet come sistema di raccolta dati per questionari. Maggio-Novembre 2017: presentazione del progetto ai congressi nazionali SMART – SIARED – SIAARTI – ANIARTI. Gennaio 2018: inizio raccolta dati (fase PRE) in META’ centri scelti tramite randomizzazione (gruppo A), che hanno dichiarato di voler partecipare al progetto, e che dovranno temporaneamente rinunciare all’utilizzo di brochures/ manifesti/inviti a visitare il sito internet (se già abitualmente utilizzati, anche se collegati a questo progetto). Marzo 2018: apertura al pubblico del sito internet www.intensiva.it e inizio della raccolta dati (fase POST nelle T.I del gruppo A) + inizio raccolta dati fase PRE nell’altra metà dei centri “accoppiati” (T.I. del gruppo B). Gennaio 2018-Giugno 2020: possibile ingresso di nuovi centri partecipanti a questo pro-getto, con tempistica di rilevazione dei dati secondo indicazioni del centro coordinatore della randomizzazione (Policlinico Gemelli, Roma).
Descrizione delle ricadute attese dopo la conclusione del progetto
Il progetto vuole guidare un cambiamento culturale nell’approccio alla comunicazione coi i familiari dei pazienti ricoverati in T.I., nell’ottica di instaurare una vera e propria collaborazione (alleanza terapeutica) al fine di ridurre la morbilità dei pazienti e di aumentare il benessere psicologico dei familiari. La diffusione di questo progetto potrà essere un’occasione di diffusione per molte pratiche cliniche di “umanizzazione” delle cure intensive come descritto nell’heroic bundle (www.heroicbundle.org). In particolare, vorrebbe essere una sorta di invito a introdurre “buone abitudini”, per esempio nella comunicazione verso i familiari o nel controllo a lungo termine dell’outcome clinico e psicologico dei pazienti e dei loro familiari (ambulatorio post-T.I.). La diffusione dei risultati su riviste scientifiche internazionali potrà essere occasione di divulgazione e di approfondimento delle competenze legate alla comunicazione fra i medici e gli infermieri di T.I., competenze che si stanno rivelando – in questi ultimi anni – irrinunciabili nel lavoro quotidiano dei professionisti della salute.
Bibliografia
Azoulay E, et al. Half the families of intensive care unit patients experience inadequate communication with physicians. Crit Care Med 2000; 28: 3044-3049. Pochard F, et al. Symptoms of anxiety and depression in family members of intensive care unit patients: ethical hypothesis regarding decisionmaking capacity. Crit Care Med 2001; 29: 1893-1897. Azoulay E, et al. Meeting the needs of intensive care unit patient families. Am J Resp Crit Care Med 2001; 163: 135-139. Azoulay E, et al. Impact of a family information leaflet on effectiveness of information provided to family members of intensive care unit patients. Am J Resp Crit Care Med 2002; 165: 438-442. Moreau D, et al. Junior versus senior physicians for informing families of intensive care unit patients. Am J Resp Crit Care Med 2004; 169: 512-517. Douglas SL, Daly BJ, Lipson AR. Neglect of quality-of-life considerations in intensive care unit family meetings for long-stay intensive care unit patients. Critical care medicine. 2012;40(2):461-7. Lautrette A, Darmon M, Megarbane B, Joly LM, Chevret S, Adrie C, et al. A communication strategy and brochure for relatives of patients dying in the ICU. The New England journal of medicine. 2007;356(5):469-78. Jones C, Backman C, Capuzzo M, Egerod I, Flaatten H, Granja C, et al. Intensive care diaries reduce new onset post traumatic stress disorder following critical illness: a randomised, controlled trial. Crit Care. 2010;14(5):R168. Garrouste-Orgeas M, Coquet I, Perier A, Timsit JF, Pochard F, Lancrin F, et al. Impact of an intensive care unit diary on psychological distress in patients and relatives. Critical care medicine. 2012;40(7):2033-40. Shirley ED, Sanders JO. Patient satisfaction: Implications and predictors of success. The Journal of bone and joint surgery American volume. 2013;95(10):e69. Schwarzkopf D, Behrend S, Skupin H, Westermann I, Riedemann NC, Pfeifer R, et al. Family satisfaction in the intensive care unit: a quantitative and qualitative analysis. Intensive care medicine. 2013;39(6):1071-9. Quenot JP, Rigaud JP, Prin S, Barbar S, Pavon A, Hamet M, et al. Suffering among carers working in critical care can be reduced by an intensive communication strategy on end-of-life practices. Intensive care medicine. 2012;38(1):55- 61. Mistraletti G, Umbrello M, Mantovani ES, Moroni B, Formenti P, Spanu P, et al. A family information brochure and dedicated website to improve the ICU experience for patients’ relatives: an Italian multicenter before-and-after study. Intensive Care Med. 2017 Jan;43(1):69-79.