Le politiche per la qualità e il miglioramento dei servizi sono parte integrante della programmazione
e pianificazione delle attività sanitarie.
L’ammodernamento del sistema sanitario prevede strategie che hanno l’obiettivo di
migliorare l’efficienza, la qualità dell’assistenza e la riduzione dei rischi per i pazienti,
orientando le scelte gestionali.
In ambito oncologico l’ASL di Biella ha attuato progetti che coinvolgono in maniera
prioritaria la Breast Unit, in considerazione dell’incidenza e dei benefici dell’approccio
multidisciplinare alla malattia.
Il tumore della mammella infatti, è il più frequente nel sesso femminile e rappresenta
il 29% di tutti i tumori che colpiscono le donne (in Italia circa 50.000 casi all’anno) ed è
stato ampiamente dimostrato che l’approccio multidisciplinare è correlato ad una migliore
sopravvivenza e qualità di vita delle donne trattate1.
La strategia gestionale, per il miglioramento della qualità dei servizi della nostra Breast
Unit, si è concentrata su tre aspetti:
- Certificazione Eusoma2, un percorso per incentivare l’utilizzo di requisiti gold
standard sia clinici che organizzativi. - Certificazione ISO 9001:20153 per l’implementazione del Sistema
di Gestione della Qualità - La valutazione dell’assistenza sanitaria e dell’esperienza vissuta dalle pazienti
attraverso l’utilizzo di due strumenti: Patient – Reported Outcome Measures
(PROMs) e Patient – Reported Experience Measures (PREMs). Un progetto in linea
con le più recenti teorie di empowerment del paziente nel processo di cura
ed assistenza4. - L’analisi dei processi e dei percorsi oncologici aziendali. Quest’ultimo aspetto
necessita riflessioni e approfondimenti di farmaco-economia e analisi gestionali.
Per la terapia del tumore della mammella sono disponibili molecole, alcune
particolarmente innovative altre di uso più consolidato, che però prevedono vie di
somministrazione differente, con diverso impatto sulla gestione del paziente.
Per alcuni tipi di tumore è infatti possibile ricorrere all’uso di anticorpi monoclonali,
farmaci sviluppati in laboratorio in modo tale da legarsi ad una molecola, o parte di essa, in modo estremamente selettivo.
La tecnologia necessaria alla produzione degli anticorpi monoclonali è stata
sviluppata negli anni ottanta e, fin da subito, è emerso l’enorme potenziale terapeutico
rappresentato da queste formulazioni nella cura del cancro. È noto da tempo infatti che
le cellule tumorali possiedono delle molecole sulla loro superficie, importanti per lo
sviluppo e la crescita del tumore. Circa il 20% dei carcinomi mammari, per esempio,
producono in modo abnorme una molecola chiamata HER-2, la quale, per quanto si
possa trovare anche in tessuti sani, è in queste situazioni la principale responsabile della
crescita tumorale, inducendo le cellule a proliferare e rendendole resistenti all’azione dei
farmaci chemioterapici.
Con l’utilizzo degli anticorpi monoclonali è possibile raggiungere selettivamente
queste molecole e “spegnerle”, garantendo il massimo dell’efficacia con il minimo degli
effetti collaterali.
Ad esempio, il Trastuzumab si è dimostrato fin da subito in grado di migliorare
l’efficacia della chemioterapia, quando utilizzato per trattare pazienti con iperespressione
di HER-25. In seguito, numerosi altri studi hanno dimostrato il beneficio in sopravvivenza
apportato dal Trastuzumab, sia per pazienti con carcinomi in stadio iniziale che per quelle
in stadi piu’ avanzati.
HER-2 non è la sola molecola contro la quale sono stati sviluppati questo tipo di
farmaci. Ad oggi, solo in oncologia sono disponibili decine di questi farmaci, diretti contro
numerose molecole critiche per la sopravvivenza e lo sviluppo del tumore, implicate nei
processi di crescita dei vasi sanguigni tumorali, nello sviluppo di tolleranza immunitaria,
nella crescita e nella resistenza ai meccanismi di apoptosi.
Negli ultimi dieci anni il panorama di trattamento in oncologia è profondamente
mutato e gli anticorpi monoclonali sono entrati a pieno titolo nell’armamentario
terapeutico di gran parte delle neoplasie maligne. Storicamente, tutti gli anticorpi
monoclonali sono stati somministrati per via endovenosa. Al pari degli altri anticorpi
normalmente presenti nel nostro organismo, anche gli anticorpi monoclonali una volta
all’interno del torrente circolatorio vengono assorbiti e degradati principalmente dal
fegato e dal sistema reticolo-endoteliale, con emivita di circa 2-3 giorni.
Ma la somministrazione endovenosa non è l’unica via possibile; infatti, tutte le
molecole anticorpali vengono normalmente assorbite dal tessuto sottocutaneo in modo
pressoché completo, rendendo possibile anche lo sviluppo di formulazioni sottocutanee.
Tali formulazioni sono ad oggi disponibili solo per alcuni farmaci, ma potenzialmente
sviluppabili per tutti i farmaci di questa tipologia.
L’utilizzo di formulazioni sottocutanee è potenzialmente vantaggioso rispetto alle
omologhe endovenose per motivazioni inerenti sia il maggior comfort dei pazienti che
motivazioni di gestione dei processi assistenziali.
Studi clinici hanno dimostrato l’equivalenza di efficacia, con benefici a due livelli:
1) patient benefits minor impatto sulla vita dei pazienti.
2) Institution benefit alleggerimento dei percorsi e del tempo di somministrazione
in day hospital, riduzione del tempo di lavoro della farmacia ospedaliera, riduzione degli
sprechi, riduzione del personale dedicato e quindi riduzione dei costi.
Lo studio SafeHER6 ha dimostrato che l’utilizzo di una dose fissa sottocutanea era
equivalente come sicurezza ed efficacia alla dose endovenosa individualizzata.
Lo studio MetaspHer7 insieme ad altri studi hanno analizzato la preferenza dei pazienti riguardo le formulazioni sottocutanee ed endovenose.
In tutti i casi si è rilevata una chiara ed importante preferenza verso le formulazioni
sottocutanee.
Nella programmazione e gestione di un servizio di day hospital oncologico, va inoltre
tenuto in considerazione il carico di lavoro della farmacia ospedaliera per la preparazione
del farmaco.
Abbiamo quindi preso in considerazione le due diverse applicazioni del farmaco.

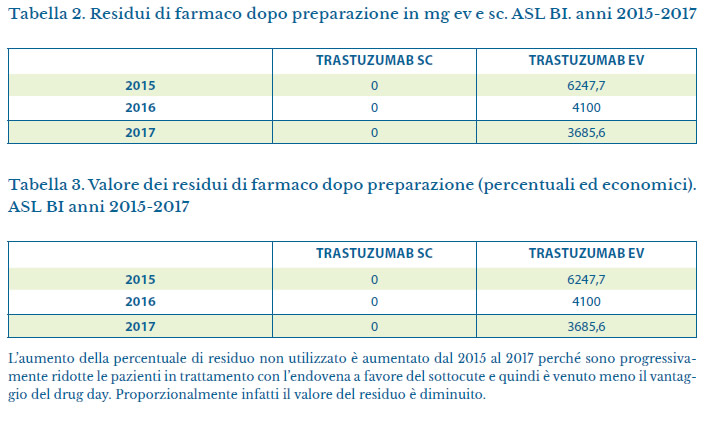
È doveroso sottolineare che per i pazienti la fase di trattamento è un periodo molto
delicato. Spesso vi sono una diagnosi recente di malattia oncologica, eventi avversi
dal trattamento che possono compromettere la vita di tutti i giorni ed un più o meno
importante distress psicologico. In tali circostanze, poter contare su terapie meno invasive
e con minore impatto sulla qualità di vita appare chiaramente preferibile. Un altro recente
studio (SCHEARLY)8, ha analizzato la possibilità di autosomministrazione della terapia SC tramite un dispositivo specifico; in realtà il farmaco è classificato in fascia H e pertanto
non utilizzabile al di fuori dell’ambiente ospedaliero. Inoltre, con la formulazione attuale,
che prevede la procedura di prelievo in siringa, questo non sarebbe applicabile.
L’ASL di Biella ha però istituito un ambulatorio infermieristico dedicato a questa
tipologia di pazienti, con l’obiettivo di migliorarne la gestione, una più puntuale
rilevazione di eventi avversi e aumentare la compliance delle pazienti.
Quindi, le formulazioni sottocutanee sono il futuro? Tutti gli anticorpi monoclonali
si dovrebbero poter somministrare con questa modalità?
Sicuramente le formulazioni sottocutanee sono associate a chiari benefici ed appaiono
preferibili alle terapie endovenose in molte situazioni. Tuttavia il panorama farmacologico
inerente gli anticorpi monoclonali è estremamente dinamico con il continuo ingresso di
nuove molecole, di nuove formulazioni e di farmaci biosimilari, questi ultimi spesso con
costi ridotti (con l’immissione in commercio del farmaco biosimilare del Trastuzumab
endovena ci si aspetta che i prezzi della molecola si abbassino notevolmente, la stima è
che il prezzo a flacone venga abbattuto del 30-40 %).
Analisi di cost-effectiveness hanno confermato che l’utilizzo routinario delle
formulazioni sottocutanee comporta una riduzione dei costi di somministrazione9, 10,11,
e che la formulazione sottocutanea è preferibile all’endovenosa, a parità di prezzo.
Se da un lato le formulazioni sottocutanee di anticorpi monoclonali sono associate ad
importanti benefici (miglior compliance e qualità di vita del paziente, riduzione dei costi
indiretti per la gestione del paziente, riduzione degli sprechi e del numero di devices,
impatto delle infezioni correlate all’assistenza), dall’altro bisogna tenere in considerazione
le differenze di costo con l’utilizzo dei biosimilari.
AIFA si è già espressa favorevolmente sull’intercambiabilità dei farmaci biosimilari
con l’originator e viceversa12, lasciando comunque la decisione al clinico, mentre la
regione Piemonte ha aperto un tavolo di lavoro coinvolgendo gli opinion leader regionali
e stilando delle linee guida sul corretto utilizzo dei farmaci biosimilari.
Considerando la rapidità di cambiamento del landscape farmacologico appare
indispensabile che tali benefici siano correttamente valutati dai professionisti dedicati,
con tempestività e con approccio multidimensionale, in modo tale da non precludere
ai pazienti le migliori possibilità di cura e al tempo stesso evitare lacune organizzative o
disavanzi economici alle Aziende Sanitarie.
Bibliografia
1. http://www.senonetwork.it/pagina/show/7 (ultimo accesso 10/9/2018)
2. Wilson A.R.M. et Al., The requirements of a specialist Breast Centre, European Journal of Cancer (2013)
49, 3579–3587
3. Norma Europea UNI EN ISO 9001, Sistemi di Gestione per la Qualità
4. Black N. et Al., Relationship between patient reported experience (PREMs) and patient reported
outcomes (PROMs) in elective surgery, BMJ Qual Saf. 2014 Jul;23(7):534-42
5. Pegram M. et Al., Phase II study of receptor-enhanced chemosensitivity using recombinant humanized
anti-p185HER2/neu monoclonal antibody plus cisplatin in patients with HER2/neu-overexpressing
metastatic breast cancer refractory to chemotherapy treatment. J Clin Oncol. 1998 Aug;16(8):2659-71.
6. Jung K. et Al., Adjuvant Subcutaneous Trastuzumab for HER2-Positive Early Breast Cancer: Subgroup
Analyses of Safety and Active Medical Conditions by Body Weight in the SafeHer Phase III Study,
Oncologist. 2018 Jul 17, theoncologist.2018-0065.
7. Pivot X. et Al., Patients’ preference of trastuzumab administration (subcutaneous versus intravenous) in
HER2-positive metastatic breast cancer: Results of the randomised MetaspHer study, Eur J Cancer 2017
Sep; 82:230-236.
8. Clinical Trial Hoffman-La Roche, A Study of the Safety of Subcutaneously Administered Trastuzumab
(Herceptin) in Participants With Early and Locally Advanced Human Epidermal Growth Factor Receptor
2 (HER2)-Positive Breast Cancer (SCHEARLY), https://clinicaltrials.gov/ct2/show/NCT01940497 (ultimo
accesso, 12/9/2018)
9. Franken M. et Al., Potential cost savings owing to the route of administration of oncology drugs: a
microcosting study of intravenous and subcutaneous administration of trastuzumab and rituximab in the
Netherlands, Anticancer Drugs. 2018 Sep;29(8):791-801.
10. Ponzetti C. et Al., Potential resource and cost saving analysis of subcutaneous versus intravenous
administration for rituximab in non-Hodgkin’s lymphoma and for trastuzumab in breast cancer in 17
Italian hospitals based on a systematic survey, Clinicoecon Outcomes Res. 2016 May 23;8:227-33.
11. Olofsson S., Societal cost of subcutaneous and intravenous trastuzumab for HER2-positive breast
cancer – An observational study prospectively recording resource utilization in a Swedish healthcare
setting, Breast 2016 Oct;29:140-6.
12. AIFA, Secondo Position Paper AIFA sui Farmaci Biosimilari, Aprile 2018