Introduzione
La Riabilitazione Cardiologica (RC), è un intervento multidisciplinare, che ha lo scopo di promuovere la salute dei pazienti affetti da cardiopatia ischemica mediante una personalizzazione della terapia cardioprotettiva, attività fisica, counseling nutrizionale e psicologico1,2,3,4,5,6,7.
L’importanza di riferire questi pazienti a un percorso di RC dopo un infarto miocardico STEMI (ST-elevation myocardial infarction) o NSTEMI (non- ST-elevation myocardial infarction), CABG o PCI, è sottolineato sia nelle linee guida europee che americane8,9 e specifiche misure di performance ne indicano i criteri di qualità10. Nonostante le solide evidenze in termini di benefici ed efficacia della RC, questo servizio è largamente sottoutilizzato11,12,13.
Lo scopo dello studio è descrivere il modello di RC ambulatoriale del Dipartimento Cardiovascolare di Trieste, analizzando il profilo clinico della popolazione avviata a RC, l’aderenza alla terapia e gli outcome cardiovascolari.
Materiali e Metodi
Sono state analizzate le caratteristiche clinico- strumentali e di outcome di pazienti consecutivamente riferiti alla Struttura di Riabilitazione del Cardiopatico dal 1 gennaio 2009 al 31 dicembre 2015, dimessi dal nostro Dipartimento Cardiovascolare dopo una sindrome coronarica acuta (STEMI, NSTEMI), by-pass coronarico con o senza chirurgia valvolare (CABG/CABGV) e PCI elettiva. Tutti i pazienti sono stati sistematicamente inseriti nel Registro della Riabilitazione. Durante la RC e il successivo follow-up di 1 anno dal termine della riabilitazione, è stata analizzata l’incidenza di nuove ospedalizzazioni per sindrome coronarica acuta, nuova rivascolarizzazione coronarica, scompenso cardiaco ed ictus cerebrale, mentre la mortalità totale e per cause cardiovascolari è stata valutata a lungo termine.
In accordo con le linee guida, i pazienti iniziano il programma di riabilitazione precocemente dopo la dimissione, in particolare entro due settimane per STEMI e CABG/CABGV e quattro settimane per NSTEMI e PCI. Nella struttura riabilitativa cardiologica ambulatoriale sono stati formulati differenti
protocolli di RC che hanno come punto di partenza la diagnosi di arruolamento nella RC, il profilo di rischio e le fragilità:
1. Pazienti arruolati per NSTEMI o PCI elettiva ricevono valutazioni clinico- strumentali fino al raggiungimento dei target di prevenzione secondaria mediante visite programmate in cui personalizzare ed ottimizzare la terapia, test funzionali al cicloergometro ed ecocardiogramma, quando presente disfunzione ventricolare sinistra. I pazienti STEMI e CABG/CABGV oltre alle periodiche valutazioni clinico- strumentali effettuano anche un percorso di attività fisica in palestra sotto la supervisione del fisioterapista e dell’infermiere dedicato, sempre con stretto monitoraggio telemetrico. L’attività fisica, strutturata in 3 livelli di intensità di esercizio (basso a 50 Watt, medio ed alto carico di 75 e 100 Watt rispettivamente) consiste in una fase su cyclette di circa 4-5 settimane per 10 sedute di 45 minuti, due volte a settimana e di una seconda fase di esercizio fisico a corpo libero e con attrezzi psicomotori in palestra per altre 4-6 settimane, tre volte a settimana per un totale di 12 sedute da 45 minuti.
2.I pazienti considerati “fragili” per età (> 80 anni), comorbidità e severità della malattia coronarica, beneficiano di un programma strettamente personalizzato di controlli cardiologici e di attività fisica. Tali pazienti svolgeranno solo attività ginnica in palestra a bassa intensità di carico (50 Watt) due volte a settimana per un totale di 12 sedute. L’attività in palestra permette di eseguire esercizi che rispondono alle specifiche esigenze del malato. Tutti i pazienti beneficiano di un counseling con il nutrizionista per strutturare un regime alimentare personalizzato e con lo psicologo.
Al termine della RC, mediante un sistema di segnalazione computerizzata, i pazienti vengono riferiti alla cardiologia del territorio, dove verranno sottoposti a visita cardiologica dopo circa 12 mesi.
Risultati
Dal primo gennaio 2009 al 31 dicembre 2015, 3088 pazienti sono stati riferiti presso la RC di Trieste. Il 53% della popolazione era costituita da pazienti dimessi dopo SCA (30% STEMI e 23% NSTEMI), coloro che erano stati rivascolarizzati mediante CABG/CABGV rappresentavano il 29% e i sottoposti a PCI elettiva il 19%. Il 16 % ha eseguito anche una riabilitazione di tipo degenziale prima di essere riferito alla RC ambulatoriale.
L’età media dei pazienti, per il 72% di sesso maschile, era di 70 ± 11 anni, e maggiore di 75 anni nel 35% dei casi. I fattori di rischio erano ben rappresentati all’interno della popolazione in cui il 76% era iperteso, il 61% dislipidemico e il 19% diabetico, mentre il 27% era ancora un fumatore attivo. Le caratteristiche principali dei pazienti all’arruolamento, sono descritte nella tabella 1.
Il percorso di RC ha avuto una durata media di 5 ± 4 mesi. Solamente il 4 % non ha concluso la RC.
Al termine della RC, 96% dei trattati assumeva una terapia antiaggregante, 79% farmaci beta bloccanti, 73% ACE inibitori, 25% antagonisti per il recettore dell’angiotensina e l’87% statine.
Il valore medio di colesterolo LDL era di 85 ± 30 mg/dl e l’emoglobina glicata nei pazienti diabetici di 7,2± 4 %. Mediante l’intervento sul fumo, il 56% dei fumatori ha raggiunto l’astinenza. Durante la RC, nuovi ricoveri hanno interessato 353 pazienti, prevalentemente per una nuova procedura di rivascolarizzazione, nell’8% e nel 7% dei pazienti con NSTEMI e STEMI, rispettivamente. Il 4% dei pazienti con STEMI hanno avuto un ricovero per scompenso cardiaco, mentre una nuova SCA si è verificata nel 5% dei NSTEMI.
Solo una piccola quota (0,2%) ha avuto un ricovero per ictus cerebrale e lo 0,4% apparteneva al gruppo dei CABG/CABGV (tabella 2).
A 12 mesi dal termine della riabilitazione, l’1% dei pazienti ha avuto un nuovo ricovero per scompenso cardiaco, SCA o rivascolarizzazione coronarica.
Tra i 3088 pazienti, ad un follow- up medio di 4,4 ± 2 anni, la mortalità totale è stata dell’11%. Il 3% dei decessi è avvenuto per cause cardiovascolari, 0,7% dei quali si è verificato entro i primi 12 mesi (tabella 2). La mortalità cardiovascolare ha interessato significativamente
gli anziani (età ≥75 anni) (6% vs 2%, p< 0.01), le donne (4% vs 3%, p= 0.038), i diabetici (5% vs 3%, p= 0.004) e i pazienti con FE < 40% (8% vs 3%, p< 0.01) (tabella 3). Nonostante non vi fosse differenza significativa in termini di mortalità tra i 4 gruppi di arruolamento, il gruppo NSTEMI è quello che ha dimostrato un outcome più sfavorevole (NSTEMI vs STEMI, 5% vs 3%, p= 0,051; NSTEMI vs PCI, 5% vs 3%, p=0,026; NSTEMI vs CABG/CABGV 5% vs 2%, p= 0,001) (figura 1).
In conclusione, nella nostra casistica, la RC si conferma un importante intervento multidisciplinare per il raggiungimento della stabilità clinica e il recupero funzionale al fine anche di garantire il miglioramento della qualità della vita. L’efficacia dell’intervento di RC è sottolineata dal buon controllo dei fattori di rischio cardiovascolare con un’alta percentuale di pazienti che ha raggiunto il target previsto e dall’esiguità degli eventi cardiovascolari durante il follow-up.
Gli anziani, le donne, i diabetici e i pazienti con disfunzione ventricolare sinistra, si confermano categorie ad alto rischio di eventi e di mortalità, pertanto meritevoli di trattamenti di prevenzione secondaria mirati e intensivi. L’esistenza di un protocollo rigoroso, caratterizzato da presa in carico precoce e conduzione del percorso misurando il raggiungimento della stabilità clinica e dei target stabiliti dalle linee guida, ha permesso l’istituzione di un registro osservazionale che si è dimostrato uno strumento di analisi utile per il monitoraggio ed il miglioramento della qualità delle cure.
Bibliografia
1. Sarrafzadegan N, Rabiei K, Kabir A, Asgary S, Tavassoli A, Khosravi A, Chalian H. Changes in lipid profile
of patients referred to a cardiac rehabilitation program. Eur J Cardiovasc Prev Rehabil. 2008;15:467–472.
2. Pescatello LS, Franklin BA, Fagard R, Farquhar WB, Kelley GA, Ray CA. American College of Sports Medicine
position stand. Exercise and hypertension. Med Sci Sports Exerc. 2004;36:533–553.
3. Lavie CJ, Milani R V. Cardiac Rehabilitation and Exercise Training in Secondary Coronary Heart Disease
Prevention. Prog Cardiovasc Dis [Internet]. 2011;53:397–403. Available from: http://dx.doi.org/10.1016/j.
pcad.2011.02.008
4. Grandi SM, Eisenberg MJ, Joseph L, O’Loughlin J, Paradis G, Filion KB. Cessation treatment adherence
and smoking abstinence in patients after acute myocardial infarction. Am Heart J. 2016;173:35–40.
5. Anderson L, Thompson DR, Oldridge N, Zwisler A-D, Rees K, Martin N, Taylor RS. Exercise-based cardiac
rehabilitation for coronary heart disease. Cochrane database Syst Rev. 2016;CD001800.
6. Suaya JA, Stason WB, Ades PA, Normand SLT, Shepard DS. Cardiac Rehabilitation and Survival in Older
Coronary Patients. J Am Coll Cardiol. 2009;54:25–33.
7. Suaya JA, Stason WB, Ades PA, Normand S-LT, Shepard DS. Cardiac rehabilitation and survival in older
coronary patients. J Am Coll Cardiol. 2009;54:25–33.
8. Corra U, Piepoli MF, Carre F, Heuschmann P, Hoffmann U, Verschuren M, Halcox J, Giannuzzi P, Saner
H, Wood D, Piepoli MF, Corra U, Benzer W, Bjarnason-Wehrens B, Dendale P, Gaita D, McGee H, Mendes
M, Niebauer J, Zwisler A-DO, Schmid J-P. Secondary prevention through cardiac rehabilitation: physical
activity counselling and exercise training: key components of the position paper from the Cardiac Rehabilitation
Section of the European Association of Cardiovascular Prevention and Rehabilitat. Eur Heart J.
2010;31:1967–1974.
9. Smith SCJ, Benjamin EJ, Bonow RO, Braun LT, Creager MA, Franklin BA, Gibbons RJ, Grundy SM, Hiratzka
LF, Jones DW, Lloyd-Jones DM, Minissian M, Mosca L, Peterson ED, Sacco RL, Spertus J, Stein JH,
Taubert KA. AHA/ACCF Secondary Prevention and Risk Reduction Therapy for Patients with Coronary
and other Atherosclerotic Vascular Disease: 2011 update: a guideline from the American Heart Association
and American College of Cardiology Foundation. Circulation. 2011;124:2458–2473.
10. Thomas RJ, Balady G, Banka G, Beckie TM, Chiu J, Gokak S, Ho PM, Keteyian SJ, King M, Lui K, Pack Q,
Sanderson BK, Wang TY. 2018 ACC/AHA Clinical Performance and Quality Measures for Cardiac Rehabilitation:
A Report of the American College of Cardiology/American Heart Association Task Force on Performance
Measures. J Am Coll Cardiol. 2018;71:1814–1837.
11. Suaya JA, Shepard DS, Normand S-LT, Ades PA, Prottas J, Stason WB. Use of cardiac rehabilitation by Medicare
beneficiaries after myocardial infarction or coronary bypass surgery. Circulation. 2007;116:1653–1662.
12. Cortes O, Arthur HM. Determinants of referral to cardiac rehabilitation programs in patients with coronary
artery disease: a systematic review. Am Heart J. 2006;151:249–256.
13. Dafoe W, Arthur H, Stokes H, Morrin L, Beaton L. Universal access: but when? Treating the right patient
at the right time: access to cardiac rehabilitation. Can J Cardiol. 2006;22:905–911.
Tabella 1. Dati al basale
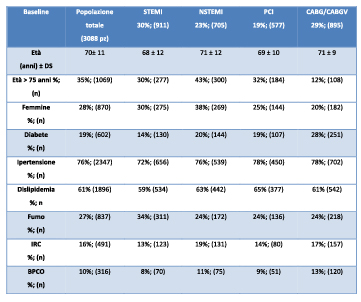
Legenda: STEMI: ST-elevation myocardial infarction; NSTEMI: non- ST-elevation myocardial infarction;
PCI: angioplastica percutanea; CABG/CABGV: by-pass coronarico con o senza chirurgia valvolare; IRC:
insufficienza renale cronica (Creatinina > 1,2 mg/dl); BPCO: broncopatia cronica ostruttiva.
Tabella 2. Eventi cardiovascolari
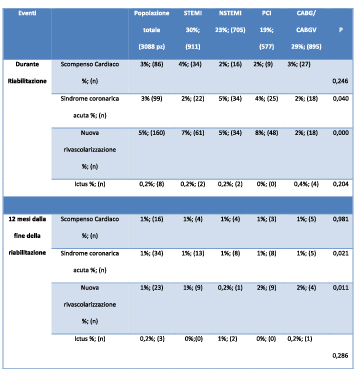
Legenda: STEMI: ST-elevation myocardial infarction; NSTEMI: non- ST-elevation myocardial infarction; PCI: angioplastica percutanea; CABG/CABGV: by-pass coronarico con o senza chirurgia valvolare
Tabella 3. Sottogruppo Anziani (età > 75 anni), Donne, Diabetici e pazienti con disfunzione ventricolare sinistra
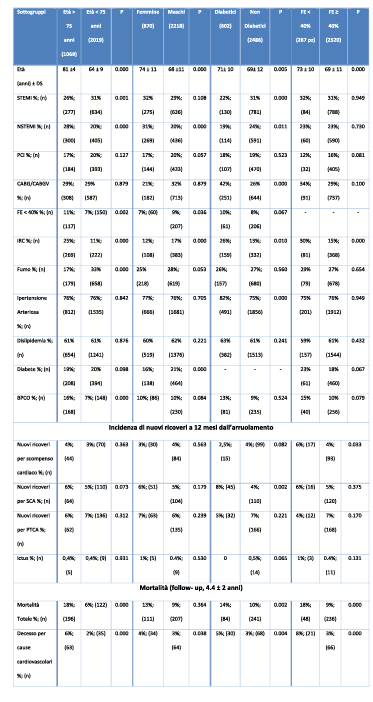
Legenda: STEMI: ST-elevation myocardial infarction; NSTEMI: non- ST-elevation myocardial infarction;
PCI: angioplastica percutanea; CABG/CABGV: by-pass coronarico con o senza chirurgia valvolare; IRC: IRC: insufficienza renale cronica (Creatinina > 1,2 mg/dl); FE: frazione d’eiezione; BPCO: broncopatia cronica ostruttiva.
Figura 1. Kaplan- Maier, Log Rank = 0.008
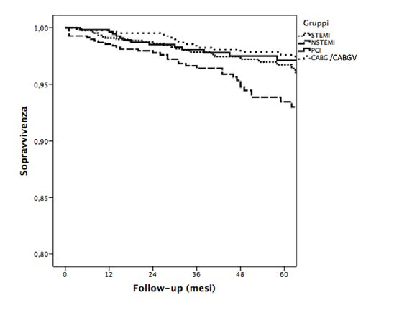
Legenda: STEMI: ST-elevation myocardial infarction; NSTEMI: non- ST-elevation myocardial infarction; PCI: angioplastica percutanea; CABG/CABGV: by-pass coronarico con o senza chirurgia valvolare