Introduzione
Uno studio retrospettivo sulla mortalità materna al parto condotto in Italia tra il 2006 e
il 2012 dall’Italian Obstetric Surveillance System (ItOSS) dell’Istituto Superiore di Sanità,
ha stimato un valore pari a 9 casi ogni 100mila nati vivi, con un’ampia variabilità tra
regioni, compresa tra un minimo di 6 decessi in Toscana e un massimo di 13 ogni 100
mila in Campania1; sebbene l’evento sia considerato raro, l’esito rimane pur sempre
“drammatico”.
Studi ancora precedenti realizzati a livello europeo2,3 hanno stimato che circa la metà
delle morti materne rilevate potrebbe essere evitata mediante l’applicazione di misure
assistenziali più sicure.
A tal fine, nel marzo 2008 il Ministero della Salute ha emanato la Raccomandazione
Ministeriale n.6 “per la prevenzione della morte materna o malattia grave correlata al travaglio
e/o parto” con l’obiettivo di indirizzare le Aziende Sanitarie all’adozione di appropriate
misure assistenziali e organizzative per evitare o minimizzare l’insorgenza di eventi
aversi nell’assistenza al parto e al post-partum, in modo da ridurre la mortalità
potenzialmente evitabile.
Le aree indicate dalla Raccomandazione Ministeriale n. 6 analizzano:
• gli aspetti organizzativi di:
– valutazione del profilo di rischio della donna, effettuato mediante il triage ostetrico;
– definizione di protocolli e percorsi assistenziali;
– utilizzo di un sistema di comunicazione interna tra gli operatori che garantisca un
completo e tempestivo scambio di informazioni;
– organizzazione d’equipe che preveda la possibilità di consultarsi
con i membri esperti;
– utilizzo di documentazione clinica che fornisca tempestiva tracciabilità di tutte le
azioni assistenziali e terapeutiche intraprese;
• gli aspetti clinici più frequenti ed efficacemente prevenibili di morte materna
(malattia trombo embolica, emorragia postpartum, ipertensione
e preeclampsia, sepsi);
• la formazione degli operatori con training specifici, aggiornamento continuo, studio
e valutazione dei casi, esercitazioni e simulazioni di emergenze ostetriche.
Inoltre, tale Raccomandazione suggerisce di organizzare Audit clinici4 in quanto
strumento di Clinical Governance utile a verificare l’appropriatezza, l’efficacia, la
qualità delle performance ed aumentare la sicurezza nell’assistenza fornita.
Alla luce di questo contesto, all’interno del punto nascita dell’ASL CN2 Alba-Bra (Cuneo),
che conta un volume di attività di circa 1.000 parti l’anno5, si è ritenuto opportuno
analizzare il percorso clinico/assistenziale della gestante e la rispettiva classificazione del
rischio correlato durante le fasi di travaglio e parto.
È stato eseguito, pertanto, un ciclo di Audit al fine di misurare lo scostamento tra
le azioni proposte dalla Raccomandazione e il reale svolgimento delle pratiche clinico/
assistenziali durante il travaglio ed il parto; quest’ultime erano state recepite all’interno di
una procedura di Unità Operativa che definisce il percorso assistenziale e la gestione del
rischio della donna in gravidanza fisiologica che afferisce in ospedale in fase di travaglio
e parto6, redatta nel maggio 2013.
L’obiettivo del lavoro è stato quello di mettere in luce eventuali scostamenti presenti
a livello aziendale inerenti al recepimento di alcune aree indicate dalla Raccomandazione
Ministeriale n. 6 (effettuazione e registrazione del triage ostetrico, strumenti e modalità
di comunicazione interna, utilizzo della documentazione clinica, formazione degli
operatori) al fine di apportare azioni di miglioramento.
Materiali e Metodi
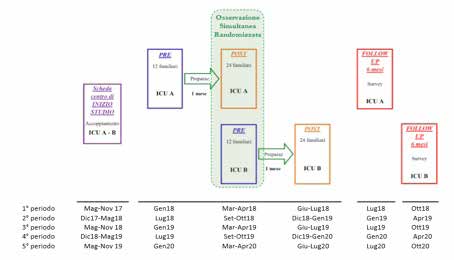
Nel mese di marzo 2017 sono stati condotti Audit clinici mediante l’analisi retrospettiva
delle cartelle cliniche, con l’obiettivo di valutare il grado di aderenza alla vigente procedura
aziendale che definisce il percorso assistenziale e la gestione del rischio della donna
in gravidanza fisiologica in fase di travaglio e parto afferente alla struttura ospedaliera
dell’ASL CN2.
Durante lo svolgimento dell’Audit è stata effettuata la raccolta dei dati mediante la
compilazione di una checklist; le domande oggetto di verifica, raggruppate in 5 aree,
sono state:
• la presa in carico della gestante, al momento del ricovero, con definizione
del profilo di rischio (20 domande);
• l’assistenza in fase di travaglio (27 domande);
• l’assistenza in fase di parto (15 domande);
• l’assistenza e la sorveglianza della donna in fase di post-partum (8 domande);
• la gestione delle possibili emergenze che possono verificarsi durante le varie fasi
di assistenza e la relativa formazione specifica degli operatori (18 domande).
L’utilizzo di tale metodica ha permesso di individuare gli scostamenti tra la procedura
esistente e la pratica clinica, al fine di mettere in luce i relativi punti di forza e di debolezza.
Con il coinvolgimento e la collaborazione delle diverse figure professionali che
intervengono nel percorso clinico/assistenziale sono stati esaminati i risultati, ipotizzate
le possibili cause degli scostamenti osservati, individuate le aree di miglioramento ed
infine definite e pianificate le azioni correttive.
Allo scopo di valutare le azioni apportate, è stato programmato un secondo ciclo di
Audit a 12 mesi7 dal primo.
Risultati
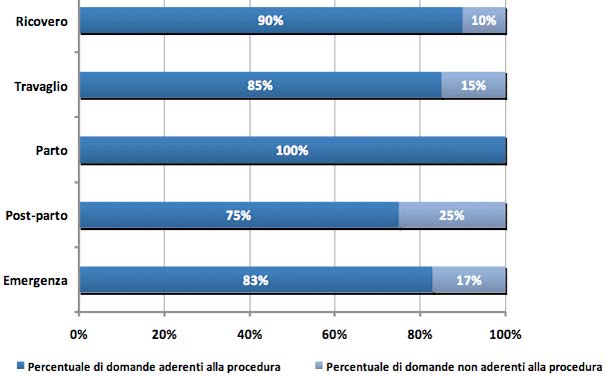
I dati ottenuti hanno mostrato una completa aderenza alle indicazioni fornite dalla
procedura aziendale per quanto attiene la fase di assistenza al parto: delle 15 domande che
sono state oggetto di verifica, tutte hanno dato esito affermativo, sia per ciò che concerne
le valutazioni clinico/assistenziali fatte sulla donna al momento del parto, sia per ciò che
concerne i dati registrati sulla cartella clinica (Figura 1).
Alcune criticità sono state evidenziate durante la fase di presa in carico della gestante
al momento del ricovero con la definizione del profilo di rischio (3 domande su 20 non
aderenti). Delle 3 domande con esito negativo, 2 si riferiscono ad una non completa e
dettagliata registrazione documentale di alcune valutazioni fatte nel momento della
presa in carico della gestante; la rimanente è inerente al profilo di rischio assegnato alla
donna in fase di ricovero che è verosimilmente deducibile per gli operatori in base alla
descrizione clinica, ma non risulta chiaramente segnalato (Figura 1).
Nella valutazione dell’area di assistenza in fase di travaglio, 4 domande su 27 hanno
mostrato alcune non conformità rispetto alla procedura, in particolare per quanto riguarda
la segnalazione standardizzata sulla documentazione sanitaria di alcune valutazioni
clinico/assistenziali. All’interno del 90% delle cartelle, inoltre, non è riscontrabile a livello
documentale lo stato psicologico della donna durante la fase di travaglio (Figura 1).
Livelli di maggior disallineamento, pur sempre con un elevato standard qualitativo,
sono risultati nell’area inerente l’assistenza e la sorveglianza della donna nel post-partum;
delle 2 domande non conformi su 8, entrambe riguardano una non completa e dettagliata
registrazione documentale di alcune valutazioni clinico/assistenziali (Figura 1).
Per quanto riguarda la gestione delle possibili emergenze che possono verificarsi
durante le varie fasi di assistenza e la relativa formazione specifica degli operatori,
3 domande su 18 mostrano una non conformità riguardo gli aspetti organizzativi/
procedurali della gestione delle emergenze; è emersa invece una completa aderenza alle
domande di verifica inerenti la formazione specifica degli operatori (training ad hoc,
esercitazioni e simulazioni di emergenze ostetriche), come indicato in Figura 1.
Sulla base dei dati ottenuti e al fine di adempiere alle indicazioni della Raccomandazione
Ministeriale n.6, mediante il confronto con gli operatori sanitari coinvolti nel percorso
assistenziale (medici ginecologi e ostetriche) sono state concordate e pianificate le seguenti
azioni di miglioramento:
• al momento del ricovero segnalare in cartella clinica l’anamnesi e l’esame
obiettivo della gestante in modo dettagliato e completo;
• inserire all’interno della cartella clinica l’indicazione chiara del profilo di rischio
assegnato alla donna al termine del triage ostetrico;
• utilizzare all’interno della cartella clinica un linguaggio uniforme e condiviso da
tutte le figure professionali delle valutazioni fatte alla donna e al feto durante
la fase di travaglio;
• valutare sistematicamente e segnalare sulla cartella clinica lo stato psicologico
della donna durante il travaglio;
• nella fase post-parto specificare all’interno della cartella clinica l’orario di rilevazione
di tutti i parametri vitali e della ripresa della minzione spontanea della donna;
• elaborare una procedura di Unità Operativa, condivisa a livello aziendale,
con lo scopo di definire le indicazioni, i tempi, i ruoli e le modalità
di gestione dell’emergenza/urgenza ostetrica in sala parto.
Inoltre, al fine di valutare l’implementazione delle azioni correttive e valutare l’efficacia
delle azioni di miglioramento intraprese è stato programmato un secondo ciclo di Audit
a 12 mesi dal precedente.
Figura 1 – Risultati ottenuti mediante la compilazione della checklist durante l’Audit clinico8
Conclusioni
L’utilizzo dell’Audit clinico come strumento di Governance per la valutazione delle pratiche
assistenziali collegate alla Raccomandazione Ministeriale n. 6, si è rivelato uno strumento
appropriato ed affidabile per fornire informazioni riguardo allo scostamento tra quanto
previsto da una procedura clinico/assistenziale e la rispettiva applicazione pratica.
I risultati ottenuti hanno mostrato come il grado di aderenza alla procedura aziendale
vari da un minimo del 75% ad un massimo del 100%; tuttavia la valutazione dell’assistenza
prestata alla donna in gravidanza fisiologica che si ricovera presso la struttura Ostetricia e
Ginecologia dell’ASL CN2 si può nel suo complesso definire appropriata e sicura.
I dati che hanno evidenziato delle inappropriatezze, per lo più imputabili ad aspetti
organizzativi, hanno permesso alle diverse figure professionali coinvolte di poter valutare
in maniera oggettiva il loro operato durante la pratica clinica; inoltre, mediante un
confronto attivo e collaborativo, è stato possibile identificare le cause degli scostamenti
osservati, le aree di miglioramento e il relativo piano di azione.
La recente Legge 8 marzo 2017, n.24 (Legge Gelli)9 qualifica “la sicurezza delle cure come
parte costitutiva del diritto alla salute […] che si realizza anche mediante l’insieme di tutte le attività
finalizzate alla prevenzione e gestione del rischio connesso all’erogazione di prestazioni sanitarie…”.
La stessa Legge prevede che gli esercenti le professioni sanitarie, nell’esecuzione delle
prestazioni sanitarie, si attengano alle linee guida e alle buone pratiche clinico/assistenziali;
il lavoro svolto si inserisce nella logica di questo contesto normativo in cui le azioni di
miglioramento che sono state definite si riferiscono a standard assistenziali riconosciuti
come “good practice”.
Sebbene nel corso dello studio non si siano analizzati gli outcome di salute delle pazienti
dopo lo svolgimento dell’Audit, in letteratura10 emerge comunque che aumentando il grado
di aderenza alle procedure e quindi all’Evidence Based Medicine/Practice, si rilevano effetti
positivi sull’appropriatezza clinica, organizzativa e sulla sicurezza delle cure.
Bibliografia
1. Sito del Ministero della Salute – Mortalità materna, Italia nella media europea con 9 casi ogni 100 mila
nati vivi – www.salute.gov.it – Data di pubblicazione: 6 giugno 2016 (ultima visita 15 febbraio 2018).
2. Confidential Enquiries into Maternal death in the United Kingdom – Why mothers die. 2000-2002.
London: RCOG Press 2004.
3. Berg JC, Harper MA, Atkinson S et al. Preventability of pregnancy-related deaths results of a State-Wide
review. Obstetrics & Gynecology. 2005, N. 6, vol. 106.
4. Ministero della Salute – L’Audit Clinico 2011
5. Dati CEDAP 2017.
6. ASL CN2 Alba – Bra – S.C. Ostetricia e Ginecologia – Procedura Aziendale PrSGinA02 “Gravidanza
a basso rischio”- Maggio 2013.
7. Richard A, Reid, Koljonen EL, Bruce BJ The Deming Cycle Provides a framework for Managing
Environmentally Responsible Process Improvements. Quality Engineering. 1999, Vol. 12, 2.
8. Gorga E, Ricotti A, Messori Ioli G et al. Gestione del rischio in gravidanza fisiologica: analisi del percorso
assistenziale in fase di travaglio e parto. Atti congresso 12° Forum Risk Management in Sanità 2017.
Firenze, 28 novembre – 1 dicembre 2017.
9. Legge 8 marzo 2017, n. 24. Disposizioni in materia di sicurezza delle cure e della persona assistita, nonché
in materia di responsabilità professionale degli esercenti le professioni sanitarie.
10. Wienand U, Ranocchia D, Apicella A et al. Le raccomandazioni della Siquas – Vrq sull’Audit Clinico.
Che cosa dice la letteratura? Settembre 2014.